Hipotermia terapéutica
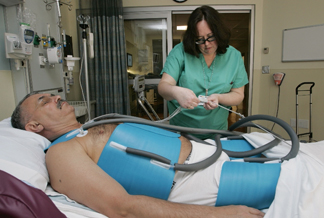 Bajar la temperatura corporal más de lo normal protege al cerebro de posibles daños producidos durante un paro cardiaco.
Bajar la temperatura corporal más de lo normal protege al cerebro de posibles daños producidos durante un paro cardiaco.
Existen dos grandes estudios publicados hace diez años en la revista New England of Medicine que demuestran que muchos sobrevivientes de un paro cardiaco a quienes se les aplicó hipotermia vivían más que aquellos que no la recibían.
Según el médico intensivista Adrián Salmon, esta terapia consiste en bajar y mantener la temperatura del paciente hasta los niveles de 32 a 34 grados centígrados, por 24 horas, por debajo del límite normal que es 37°. El objetivo es proteger al cerebro de posibles daños sufridos durante el tiempo que el corazón dejó de latir y crear un ambiente propicio para su pronta recuperación.
Cuando el corazón deja de funcionar debido a problemas como un infarto agudo del miocardio, se pierde por completo el flujo de sangre que llega a todos los órganos del cuerpo y, si no se oxigenan, especialmente el cerebro, se presentan daños irreparables o la muerte en pocos minutos.
El neurólogo Enrique Díaz Calderón asegura que si el paro cardiaco no se revierte en menos de cinco minutos, es probable que después de este lapso las células cerebrales comiencen a morir y con ellas, progresivamente, todas las funciones que realizan, hasta llegar al estado de muerte cerebral, donde estas se pierden por completo.
El doctor Salmon agrega que a pesar de que el paciente sea resucitado con éxito, existe una alta probabilidad de que quede en coma, que es la pérdida profunda de la conciencia sin respuesta a estímulos. “En resucitación cardiopulmonar (RCP), el tiempo es el peor enemigo. Más tiempo sin pulso, más daño cerebral y menos probabilidades de sobrevivir. Pero al bajar la temperatura, se frena o disminuye el deterioro de las células cerebrales y se aumentan las posibilidades de recuperación de la conciencia”, asegura, y dice que la terapia de hipotermia es parte fundamental del tratamiento de RCP en los Estados Unidos y muchos países de Europa.
Técnicas que se aplican
Existen muchas técnicas para inducir el enfriamiento a un paciente luego de un paro cardiaco. Desde aplicar hielo en el cuerpo, líquidos intravenosos a 4 grados centígrados hasta el uso de aparatos sofisticados que alcanzan la temperatura deseada en cuestión de minutos.
Lo más importante, explica Salmon, es que una vez que el afectado ha sido resucitado, se lo evalúe mentalmente para determinar si es candidato a recibir la hipotermia terapéutica. Sobre todo porque tendrá que usar un tubo, que va de la boca a la tráquea, que le permite respirar con asistencia de un respirador y porque la inducción al frío siempre debe estar acompañada de sedación profunda hasta que la terapia termine.
“El cuerpo sometido a enfriamiento genera respuestas que pueden ser peligrosas si no se las controla, como escalofríos intensos, aumento o disminución del azúcar en la sangre, elevación de la cantidad de orina, cambios en la presión arterial y otros desbalances”.
Todas estas respuestas, agrega, deben ser controladas eficazmente para que la hipotermia terapéutica sea un éxito, ya que si la temperatura disminuye más allá de lo establecido, aumentan los riesgos de complicaciones como arritmias fatales o la muerte.
Además, la parte final de la terapia es el recalentamiento. Este debe ser lento y hecho en aproximadamente ocho horas, porque en esta fase el cuerpo también genera reacciones como presión arterial baja, que ameritan ser controladas, ya que todo desbalance o respuesta no deseada es perjudicial para la recuperación cerebral.
Equipo multidisciplinario
Para Salmon, la hipotermia terapéutica se debe aplicar solo en los centros hospitalarios que tengan la infraestructura necesaria y, además, ser manejada de manera multidisciplinaria, es decir, por un equipo de médicos capacitados en resucitación cardiopulmonar avanzada, paramédicos, enfermeras, médicos residentes, emergenciólogos e intensivistas.
También es necesaria la asistencia de un cardiólogo, ya que existe una alta probabilidad de que el paro cardiaco se deba a un infarto. Por consiguiente, dice, el tratamiento especializado no se debe retrasar, como tampoco parar el enfriamiento. Asimismo, es importante la opinión de un neurólogo que realice una evaluación y el pronóstico del estado mental del paciente.
La valoración neurológica, dice Díaz, entra en todo protocolo del manejo intensivo de un paro cardiaco, pues da la información de los diversos déficits neurológicos producidos, la profundidad del coma y su evolución en las siguientes 24-48 horas. Igualmente, sirve para valorar el efecto beneficioso de la hipotermia después de un paro cardiaco. Por último, valora los diversos exámenes complementarios que se le realizan al paciente y su valor pronóstico. (S.M.de.C.)
AGENDA MÉDICA
Evento sobre densitometría ósea, para hombres y mujeres desde los 35 años. Organizado por el centro médico Mi Dispensario. Se hablará sobre osteoporosis (pérdida de calcio en los huesos) y osteopenia. Además, se harán exámenes gratuitos de densitometría ósea.
Fecha: 15 de septiembre.
Horario: De 08:00 a 14:00.
Lugar: Alborada 11ª etapa, Albocentro 5B, avenida Rodolfo Baquerizo Nazur y Gabriel Roldós (diagonal al Banco Bolivariano).
Informes: 600-7752.
Paro cardIaco
 Ocurre cuando la actividad eléctrica del corazón le impide latir normalmente y bombear sangre al resto del cuerpo. Es fatal en minutos, a menos que se pueda restablecer el ritmo cardiaco con el choque eléctrico de un desfibrilador.
Ocurre cuando la actividad eléctrica del corazón le impide latir normalmente y bombear sangre al resto del cuerpo. Es fatal en minutos, a menos que se pueda restablecer el ritmo cardiaco con el choque eléctrico de un desfibrilador.
RCP
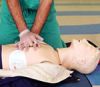 Es un procedimiento llamado Resucitación Cardiopulmonar que se usa cuando la persona ha dejado de respirar o el corazón ha cesado de palpitar. Esto puede suceder después de una descarga eléctrica, un ataque cardiaco o ahogamiento, según Medline Plus.
Es un procedimiento llamado Resucitación Cardiopulmonar que se usa cuando la persona ha dejado de respirar o el corazón ha cesado de palpitar. Esto puede suceder después de una descarga eléctrica, un ataque cardiaco o ahogamiento, según Medline Plus.








